Leishmaniose
Leishmaniose
kommt im
gesamten Mittelmeerraum, Frankreich, Süddeutschland, Schweiz, Osteuropa und evtl.
Österreich. Der
wichtigste Überträger ist die Sandmücke, weiterhin ist die Übertragung
auch über die Plazenta im
Mutterleib bekannt. Die Übertragung erfolgt jedoch nicht zwangsläufig. Es kann
innerhalb des Wurfes einer infizierten Hündin sowohl infizierte wie nicht
infizierte Welpen geben. Einige Welpen weisen einen Antikörpertiter auf, ohne
selbst infiziert zu sein. Der Titer geht in solchen Fällen innerhalb des ersten
Lebensjahres zurück.
Direkte Übertragungen Tier zu Tier oder Tier zu Mensch wurden bisher nicht
nachgewiesen. Allerdings gibt es einige ungeklärte Fälle, u. a. in Amerika, wo
bislang nicht klar ist, WIE sich Hunde infiziert haben, ohne in einem
Endemiegebiet gewesen zu sein.
Leishmaniose-Hunde haben oft offene Ekzeme, in deren Wundsekret (nicht im Blut!)
Leishmanien nachweisbar sind.
Diese sind theoretisch infektiös, wenn sie direkt von dem Ekzem in das Blut
(oder eine Wunde) von Tieren oder Menschen gelangen. Ein Nachweis wurde bisher
aber noch nicht beschrieben. Dennoch sollte man infizierte Tiere mit
Verletzungen grundsätzlich von Kindern fernhalten, und natürlich auch selbst
größte Hygiene walten lassen.
An der Luft sind Leishmanien nicht lebensfähig. Sollte Wundsekret also beim
Vorbeilaufen an Gegenständen hängen bleiben oder auf den Boden tropfen, ist
die Infektionsgefahr vorbei, sobald es antrocknet, spätestens nach wenigen
Minuten.
Durch Hundebisse kann Leishmaniose nicht übertragen werden, da im Speichel
keine Leishmanien vorhanden sind. Auch über die Luft, Tröpfcheninfektion oder
Körperausscheidungen wie Kot und Urin ist keine Übertragung möglich. Eine Übertragung
beim Deckakt wäre theoretisch möglich, z. B. infolge der Ausscheidungen der Hündin.
Untersuchungen liegen hierzu noch nicht vor.
Selbst bei Kontakt mit frischem Blut (bei frischen Verletzungen des infizierten
Hundes) besteht kaum ein Infektionsrisiko, da im frischen Blut kaum
Leishmanien enthalten sind. Lediglich bei HIV-infizierten Menschen, die
gleichzeitig Leishmaniose haben, ist bisher der Nachweis von Leishmanien im Blut
gelungen.
Erreger
Leishmanien,
Einzeller. Sie befallen die weißen Blutkörperchen (Fresszellen) im Knochenmark und schädigen die Organe, besonders Leber, Milz und Nieren, unbehandelt bis hin zum Tod des Tieres.

Sandmücke
© Sinclair Stammers
Symptome der Leishmaniose
Die meisten betroffenen Hundebesitzer lernen diese
Krankheit erst kennen, nachdem ihr Hund und sie eine längere
Leidensgeschichte hinter sich haben. Die Leishmaniose ist im
deutschen Sprachraum (noch) nicht heimisch. Daher suchen die meisten
Tierärzte, denen sie ihr Tier vorstellen, zunächst einmal nach
anderen Ursachen oder behandeln vorrangig die Symptome.
Wenn Sie mit ihrem Tier im Süden waren oder wenn
ihr Tier von dort stammt, sollten Sie auch ohne Symptome unbedingt
einen Leishmaniose-Test machen lassen. Selbst wenn diese
Untersuchung negativ ausfällt, sollten Sie beim Auftreten eines
oder mehrerer der folgenden Symptome das Tier genauer untersuchen
lassen.
Nachfolgend stellen wir Ihnen die Symptome der
Leishmaniose vor. Diese können je nach der europäischen Region, in
der der Hund infiziert wurde, unterschiedlich sein. Manche davon
treten auch nur in bestimmten Gebieten auf.
Die ersten, unspezifischen Symptome
Erste, sehr unspezifische Symptome einer
klinischen Leishmaniosemanifestation können Durchfall, Lahmheit,
sowie allgemeine Trägheit und Appetitlosigkeit, begleitet von
schleichendem Gewichtsverlust sein. Die Tiere vertragen Hitze
schlecht, ermüden leicht und hecheln viel.
Das Ausfransen der Ohren
Ein spezifisches Symptom ist das Ausfransen
der Ohren, also leichtes und mehrfaches Einreißen der Ohrränder.
Einige mediterrane Bauern kennen diese
Symptomatik, deuten dieses jedoch damit, dass irgendwelche Fliegen
die Ohrränder angebissen haben. Begleitet wird dieses Einreißen
der Ohrränder häufig mit Schuppenbildung, erst auf den Ohren, dann
auch am Kopf, und schließlich am ganzen Körper.
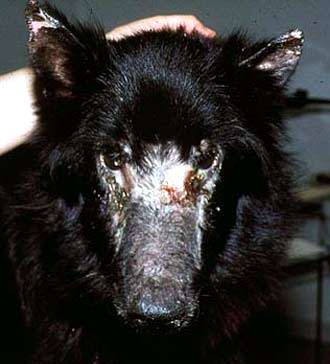
Hautveränderungen
Hautläsionen sind das häufigste klinische
Erscheinungsbild, aber auch sehr variabel. Offene kleine Hautwunden
finden sich oft zuerst an der Innenseite der Ohren, aber auch an
anderen Körperstellen. Diese Wunden sind meist kreisrund und
verheilen schlecht.
Hunde aus Griechenland haben häufig trockene
Verkrustungen am Kopf, Hunde aus Süd-Spanien und Portugal eher
offene Wunden an den Beinen, besonders im Bereich der Gelenke, aber
auch an den Pfoten. Völlig unverkrustete Läsionen an der Nase sind
typisch bei spanischen Hunden. Hunde aus Sizilien haben häufig mehr
und größere Wunden als Hunde aus anderen Regionen.

Foto
© www.vet.uga.edu
Überlange Krallen
Häufig wird ein beschleunigtes Krallenwachstum
beobachtet. Die Krallen wachsen schneller, als sie abgelaufen werden
können und werden leicht brüchig. Hinzu kommt, dass erkrankte
Hunde ohnehin ruhiger werden und weniger laufen. Wenn die Krallen
nicht gekürzt werden, biegen sie sich schließlich zur Seite um,
was zusätzliche Probleme bei der Pfotenstellung und beim laufen
verursacht. Auch besteht die Gefahr des Hängenbleibens und Abreißens
der Krallen. Das ist für den Hund sehr schmerzhaft und heilt oft
schlecht.
Augenveränderungen
Die Augenerkrankungen variieren sehr stark. Die häufigste
ist die Entzündung der Augenlider in Zusammenhang mit Hautläsionen
im Gesicht. Häufig beobachtet man eine Entzündung von Hornhaut und
Bindehaut in beiden Augen gleichzeitig. Bei einigen Hunden kommt es
zu einer beidseitigen Entzündung der Iris, teils in Verbindung
mit einem Hornhautödem und der Verklebung der Iris mit der Netzhaut
oder der Linse. Letztlich können Entzündungsherde zu einer
Ansammlung von bestimmten Zellen führen und dadurch die Sehkraft
deutlich beeinträchtigen.
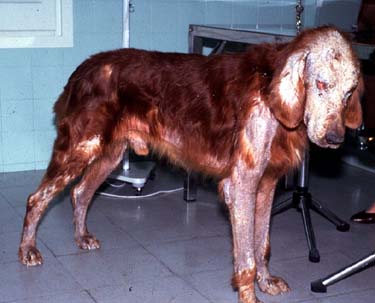
Haarausfall
Als Folge der Hautveränderungen, parallel oder
unabhängig davon, kommt es zu Haarausfall. An den Hinterbeinen
fallen Haare auch büschelweise aus, häufig bei Hunden aus Spanien
und Italien. Ein nahezu völliger Haarausfall ist bei griechischen
Hunden zu beobachten.
Bei spanischen und italienischen Hunden wiederum
ist eine sogenannte Brillenbildung, ein Haarausfall um die
Augen herum signifikant.
Foto
© www.vet.uga.edu
Verkümmerte Gesichtsmuskulatur
Bei einigen Fällen ist eine einseitige Verkümmerung
der Gesichtsmuskulatur auffällig. Schaut man dem Hund von vorn über
die Augen auf den Kopf, oder streicht man über die Kopfmuskulatur,
so fällt eine Ungleichheit der beiden großen Kopfmuskeln auf.
Lokale oder allgemeine Lymphknotenschwellung
Es sind meist zwei oder mehrere Lymphknoten
angeschwollen. Die Kniekehlen-Lymphknoten sind als erste gut tastbar
vergrößert. Bei kurzhaarigen Hunden können sie später auch unter
der Haut sichtbar sein.
Nasenbluten
Etwa 5 10% der Leishmaniose-infizierten Hunde
leiden unter Nasenbluten. Besonders häufig sind Schäferhunde und
deren Mischlinge betroffen. Die Ursache dieses Nasenblutens ist
bislang noch nicht geklärt. Es ist jedoch anzunehmen, dass dieses
Nasenbluten durch eine Entzündung und Hautveränderungen der
angegriffenen Nasenschleimhaut hervorgerufen wird.
Geruch
Tiere im fortgeschrittenen Stadium können einen
sonderbaren, faulig oder kotig erscheinenden Geruch absondern,
sowohl am ganzen Körper, wie auch aus dem Maul. Sie stinken
regelrecht. Dies ist immer ein Alarmzeichen für eine schwere
Beeinträchtigung von Nieren, Leber oder anderen inneren Organen.
Innere Probleme
Diese sieht man dem Hund natürlich nicht
unbedingt von außen an. Wir führen sie hier aber trotzdem auf, da
Blutuntersuchungen beim Tierarzt manchmal aus anderen Gründen
gemacht werden, abweichende Werte aber nicht unbedingt sofort einer
Leishmaniose zugeordnet werden.
Anämie
Im Blutbild ist häufig ein niedriger Hämatokrit
(Prozentsatz der festen Blutbestandteile) und Hämoglobin-Wert
(roter Blutfarbstoff) auffällig, die eine Anämie zeigen. Sie können
Anhaltspunkte dafür selbst feststellen, wenn Sie das Zahnfleisch
Ihres Hundes kurz mit dem Daumen eindrücken. Es muss sich dann
sofort wieder rosa färben. Blasse Schleimhäute und eine verzögerte
Rückfärbung können Anzeichen für eine Anämie sein.
Leber- Milz- und Nierenschäden
Die Leishmanien siedeln sich innerlich in der
Leber, der Milz und den Nieren an, neben dem befall des
Knochenmarks. Den Grad der Schädigung kann man anhand einiger
Laborwerte abschätzen (siehe Diagnostik). Eine Vielzahl der
Medikamente, die zur Therapie der Leishmaniose eingesetzt werden,
schädigen die inneren Organe zusätzlich. Ein im fortgeschrittenen
Krankheitsverlauf auftretendes Nierenversagen ist häufig die
Todesursache Leishmaniose-infizierter Hunde.
Die ersten Anzeichen für solche Schäden sind die
gleichen wie oben unter unspezifische Symptome und
Geruch aufgeführt, so dass Sie sie nicht selbst, ohne
Blutuntersuchung, einordnen können.
Diagnostik der Leishmaniose
Blutuntersuchungen
Blutuntersuchungen auf Leishmaniose sind normalerweise indirekte
Tests, da sich Leishmanien nur schwer im Blut nachweisen lassen. Im
Blut wird daher nach Antikörpern gesucht, die das Tier nach einer
gewissen Zeit gegen die Erreger gebildet hat.
Antikörpertest (IFAT)
Der erste Schritt ist zumeist eine
Blutuntersuchung, bei der ein Leishmanien-spezifischer Antikörpertest
(IFAT) durchgeführt wird. Das Labor führt dazu eine Verdünnungsreihe
durch und prüft in bestimmten Verdünnungsstufen, ob noch eine
Reaktion auf das jeweils eingesetzte Leishmaniose-Reagenz
stattfindet. Die letzte positive Stufe wird dann als Titer
ausgegeben, z. B. 1:640.
Leider kommen die jeweiligen Veterinärlabors bei
dieser Untersuchung zu den unterschiedlichsten Ergebnissen beim
gleichen Tier - von negativ bis zu einem hoch positiven Titer kann
alles dabei sein. Hauptursache hierfür sind nicht unbedingt Fehler
bei der Durchführung, sondern wahrscheinlich die Unterschiede im
Ausgangsmaterial, aus dem die Reagenzien hergestellt wurden - es
werden zum Teil europäische, aber auch indische Leishmanienstämme
verwendet. Offenbar ist dieses Verfahren gleichzeitig heute
noch zu spezifisch, um alle in Europa vorkommenden Leishmanien-Stämme
mit einem einzigen Test zuverlässig nachweisen zu können.
Leishmaniose-Test an der Universität Zürich
In Zusammenarbeit zwischen Parasitus Ex und dem parasitologischen
Institut der Universität Zürich gibt es die Möglichkeit,
durch eine weitere Blutuntersuchung (leishmanienspezifischer IgG
mittels ELISA ) die bisherige Diagnostik zu überprüfen. Hier
finden Sie weitere Informationen sowie den Untersuchungsantrag zum
Download.
Knochenmark und Lymphknoten
Im Knochenmark und später auch in den Lymphknoten halten sich
Leishmanien vermehrt auf und können gegebenenfalls sowohl durch
mikroskopische Untersuchungen wie auch mit biochemischen Mitteln wie
der PCR (Polymerase-Kettenreaktion) nachgewiesen werden. Die
Knochenmarkspunktion ist zwar aufwendiger, jedoch sicherer in der
Diagnostik. Die von den Leishmanien befallenen Makrophagen sind hier
in höherer Anzahl zu finden. Bei der Lymphknotenpunktion werden ein
oder beide Kniekehlenlymphknoten punktiert. Da diese im
Normalzustand kaum tastbar sind und sich erst im späteren Verlauf
der Infektion deutlich vergrößern, lässt sich im frühen Stadium
kaum Material ansaugen. Auch ist die Gefahr relativ hoch, gerade im
frühen Stadium danebenzustechen. Das ist nicht gefährlich, führt
jedoch dann zu einem (falsch) negativen Ergebnis.
Mikroskopie
nach Ausstrich einer Probe auf einem Objektträger und spezieller
Anfärbung sind die im Ausstrich vorhandenen Leishmanien unter dem
Mikroskop sichtbar. Dies ist derzeit die einzige Methode, bei der
ein positives Ergebnis zu 100 % sicher ist. Nachteile sind der
enorme Zeitaufwand für die Untersuchung eines einzigen Objektträgers
und das Risiko, dass Leishmanien übersehen werden bzw. in der
geringen Probemenge auf dem Objektträger keine enthalten
sind, obwohl der Hund infiziert sein kann.
PCR
Bei der Polymerase Chain Reaction (Polymerase-Kettenreaktion)
wird nach bestimmten Bausteinen aus der DNA der Leishmanien gesucht.
Diese Methode ist bei der Hundeleishmaniose bisher noch nicht hoch
zuverlässig, insbesondere zu Beginn der Erkrankung, wenn die
Erreger sich noch nicht sehr stark vermehrt haben.
Gefahr für Menschen?
Leishmaniose ist über
die oben genannten Wege auf
Menschen übertragbar. Die europäischen Formen sind für Erwachsene relativ ungefährlich, außer bei Immunkrankheiten wie AIDS. Diabetiker und Transplantationspatienten sowie Kinder bis 5 Jahre haben ebenfalls ein erhöhtes Risiko, übrigens auch während des Urlaubs im Süden. Erkrankte
Hunde sollten wegen der häufig auftretenden offenen Ekzeme nicht zu kleinen
Kindern gelassen werden. Übertragung durch Hundebisse, Speichel oder frisches Blut ist unwahrscheinlich.
Behandlung
Zumeist Chemotherapie
mit Injektionen / Infusionen. Kann teuer werden. Die häufig gehörte Ansicht, Leishmaniose können wie Diabetes mit ein
paar Tabletten täglich "eingestellt" werden, stimmt definitiv NICHT.
Foto
© www.vet.uga.edu
Aussichten
Unbehandelt ist
Leishmaniose für Hunde meist tödlich. Nach Behandlung ist eine Heilung in wenigen Fällen bekannt, aber nicht die Regel. Der Normalfall ist derzeit, dass man bei frühzeitiger Erkennung vielen Hunden nach genauer Diagnostik und nachfolgender, speziell abgestimmter Therapie für einige Zeit, manchmal auch Jahre, ein erträgliches Leben bieten kann.
Vorbeugenden
Schutz erreichen Sie durch Halsbänder und Shampoos mit speziellen Wirkstoffen (Permethrin
und Deltamethrin). Es existiert keine Impfung, daher gilt genau wie bei der Herzwurmerkrankung
der Grundsatz: Schützen Sie Ihren Hund vor Mückenstichen, siehe auch Prophylaxe.
Quelle:
Parasitus Ex
e.V.
nach oben
|